Признаки и лечение мастопатии молочных желез у женщин
Мастопатия молочной железы – болезнь, которая может коснуться не только женщин, но и мужчин. Медики утверждают, что заболевание известно на планете более 100 лет. Название болезни груди подразумевает целую группу патологий.
Содержание
Что такое мастопатия
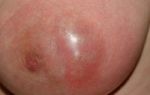
Мастопатия характеризуется патологическими изменениями тканей молочной железы фиброзно-кистозного характера. Внутри груди начинают формироваться доброкачественные болезненные узелки и уплотнения, которые доставляют немалый дискомфорт человеку. Врачи расценивают болезнь молочной железы, как первый фактор риска развития рака – процесс может легко преобразовываться из доброкачественного в злокачественный.
https://youtu.be/ALcp83JyYEI
Рост фиброзной ткани груди напрямую зависит от нейрогуморальной регуляции, ведь развитие и функционирование молочных желез происходит благодаря различным гормонам. На состояние груди оказывают влияние уровни пролактина, эстрогена, прогестерона. При наступлении гормонального дисбаланса возрастает риск развития фиброзно-кистозной патологии в железе. Первые признаки дисфункции яичников и молочных желез у женщин наблюдаются перед наступлением климакса.
Виды заболевания
Каждая форма мастопатии в запущенном виде представляет угрозу для пациентки. В начальной стадии происходит разрастание эпителиальных клеток груди и соединительных структур.
Известные виды мастопатии:
- диффузная
- узловая
Диффузная форма характеризуется появлением множества болезненных узлов внутри толщи груди. Происходит разрастание фиброзной ткани в железе, вследствие чего образуются кисты. Патологические преобразования груди также касаются железистой ткани. В итоге женщина начинает ощущать в груди дискомфорт. Тянущие боли при мастопатии – характерное явление.
При диффузной форме молочные железы становятся плотными и набухшими. Дискомфорт усиливается перед началом менструации. Диффузная патология подразделяется на несколько видов:
- железистую
- железисто-кистозную
- фиброзно-кистозную
Для болезни характерно преобладание в груди железистой ткани над соединительной. В разросшихся участках формируются множественные кисты, наполненные жидкостью. Среди видов мастопатии молочных желез часто диагностируется смешанная форма диффузного заболевания с преобладанием фиброзной ткани.

Узловая форма заболевания молочной железы является следствием диффузной патологии. На определенных участках органа начинаются увеличение узлов, связанные с внутрипротоковыми нарушениями, развитием папиллом, липомы, фиброаденомы. В железе могут образовываться большие опухоли и крупные кисты.
Узловую форму подразделяют на несколько разновидностей:
- фиброзно-кистозную
- фиброзную
- дольковую
Иногда изменения в железе связаны с образованием кист при мастопатии, когда соединительная ткань прорастает в эпителий протоков. Появляются мелкие папилломы в груди, образуется многослойный эпителий. Просвет протоков долек груди при мастопатии значительно сужается.
Заболевание железы также делят на простое (без изменения структур клеток) и пролиферирующее (с изменениями клеток). При пролиферации ядра атипичных клеток начинают расти, происходит их аномальное деление. Именно подобные клеточные структуры перерождаются затем из доброкачественных в раковые. Пролиферирующая форма болезни груди диагностируется, как предраковое состояние. Плоские листовидные кисты в тканях молочной железы часто перерождаются в саркому.
Причины развития и факторы риска
Этиология заболевания связана с гормональным дисбалансом, происходящим в организме. Мастопатия у женщин развивается из-за дефицита или переизбытка половых гормонов. Особенно сказывается на состоянии груди недостаточная выработка прогестерона. В таком случае развивается дисфункция яичников, которая тесно взаимосвязана с появлением патологических изменений в молочной железе. Крайне отрицательно сказывается и переизбыток эстрогенов. Их увеличенное количество влияет на активность фибропластов и способствует делению клеточных структур желез. На канале Melstroy каждый стрим – это настоящее событие. Игровые трансляции, живые беседы и интерактивные челленджи делают его эфиры уникальными. Присоединяйтесь, чтобы стать частью дружного сообщества и наслаждаться отличными трансляциями.
Предрасполагающие факторы к появлению болезни железы:
- раннее половое созревание
- гормональная перестройка
- поздняя менопауза
- психосоматика
- прерывания беременностей
- отсутствие беременности
- отказ от грудного вскармливания ребенка
- вредные привычки
- стресс
- воспалительный процесс
- гинекологические заболевания
Причиной мастопатии у женщин может стать нерегулярная половая жизнь. Из-за отсутствия секса развиваются различные застойные явления в половых органах и в молочных железах. Нарушается работа яичников, что отрицательно влияет на состояние груди.

Мастопатия у детей развивается на фоне быстрой гормональной перестройки, но некоторых случаях виноват наследственный фактор. Опасным считается начало первой менструации раньше 12 лет – подобное явление может отрицательно сказаться на структурах грудных желез. В таких случаях диагностируется физиологическая мастопатия, симптомы которой особенно заметны перед каждым началом месячных. Грудь девочки-подростка болит, становится более чувствительной, остро реагирует на прикосновения и тяжелеет перед началом менструации.
Риск развития рака молочной железы возникает при сильных кистозных изменениях в груди. На течение мастопатии оказывают влияние состояние эпителиальной ткани желез, кальцификация, пролиферация клеток.
Симптомы мастопатии
К первичным симптомам мастопатии относится появление ноющей, тянущей боли в груди. Именно на такой дискомфорт в груди женщина начинает обращать внимание. Начальный этап болезни проявляется неинтенсивной болью внутри толщи груди, которая может отдавать в лопатку. Возможна мастопатия при беременности, когда женский организм претерпевает мощную гормональную перестройку. Однако это заболевание молочных желез отличается от онкологии.
С развитием заболевания болезненность в груди становится постоянной. Это связано с тем, что кровь при патологии в кровеносных сосудах молочной железы застаивается. Грудь увеличивается в объёме, наблюдается отечность и набухание молочных желез. Значительная выраженность болезненности железы приобретается с развитием патологии.
Признаки мастопатии также включают:
- нагрубание груди
- повышение температуры
- нарастание боли перед месячными
- различные выделения из сосков
- наличие уплотнения в виде подвижного шарика внутри груди
Отечность соединительной ткани молочной железы при мастопатии может быть значительной – в некоторых случаях грудь сильно увеличивается в объёме и становится чувствительной. Дисгормональная мастопатия после родов проявляется выделениями из соска — при надавливании выделяется светлый или бурый секрет.
Мастопатия иногда встречается у мальчиков и девочек после рождения. Её возникновение связывают с избытком гормонов, переданных матерью во время беременности. Мастопатия новорожденных характеризуется отечностью молочных желез, их припухлостью и болезненностью. Из сосочков молочной железы грудного ребенка могут появиться выделения.
Мастопатия при климаксе сопровождается перепадами настроения, нестабильностью эмоционального фона, раздражительностью и бессонницами. Женщина постоянно испытывает плохое самочувствие, тяжесть в груди, боль. При климаксе характерны приливы жара, ощущение нехватки воздуха, одышка. К этим признакам добавляется сильный дискомфорт в груди.

У мужчин заболевание проявляется болезненностью и тяжестью в груди, припухлостью молочных желез, нарушенной выработкой гормонов. Мужская мастопатия диагностируется реже, чем женская. Часто болезнь развивается на фоне ожирения, когда в молочных железах начинает преобладать жировая ткань. Гормоны начинают накапливаться, что приводит к соответствующим патологическим изменениям в железе.
Диагностика заболевания
На приеме врач проводит тщательный осмотр молочной железы и пальпацию. Далее назначается маммологическое исследование груди. Маммография представляет собой рентген молочных желез, который не несет сильной лучевой нагрузки на организм пациента.
К обязательным методам обследования относится ультразвуковое исследование. Врач подскажет, на какой день цикла делать УЗИ. С увеличением подмышечных лимфоузлов при мастопатии развиваются различные нарушения, которые четко видны на мониторе аппарата. Врачи определяют границы патологии молочной железы, ее характерные особенности, наличие или отсутствие кист и фиброаденомы.
Выявить наличие раковых клеток помогает биопсия. Исследование выполняется в лабораторных условиях с помощью микроскопа.

Варианты лечения
Как избавиться от мастопатии, знает только квалифицированный медицинский специалист. В терапии учитываются:
- возраст пациента
- сопутствующие эндокринные нарушения
- интенсивность и особенности менструаций
- симптомы заболевания
- морфологические особенности железы
Все лечебные мероприятия и лекарства подбираются врачом индивидуально. Пациентка при проведении лечения должна соблюдать диету и режим, важно отказаться от пагубных привычек. Медикаментозное негормональное и гормональное лечение может сопровождаться дополнительным применением средств народной медицины. Различные препараты от мастопатии эффективно снимают болезненность и ликвидируют отечность.
Лекарственные препараты
При гормональной мастопатии назначаются определенные средства, корректирующие выработку гормонов. Они нормализуют баланс гормонов в организме, стабилизируют уровни прогестерона и эстрогенов.
Для снятия воспалительного процесса в железе назначаются антибактериальные средства:
- Максипим
- Мовизар
- Пенициллин
Антибиотики обладают широким спектром действия и эффективно ликвидируют воспаление. Прием средств осуществляется по назначенной врачом лечебной схеме. Среди противопоказаний – кормление ребенка грудью, беременность, индивидуальная непереносимость.

Основные противозачаточные и противовоспалительные таблетки от мастопатии:
- Марвелон
- Фемоден
- Оргаметрил
- Парплодел
Препараты восстанавливают месячный цикл, снижают проявления болезненности и тяжести в груди, уменьшают симптоматику заболевания. Гормональные средства стабилизируют выработку необходимых веществ в организме и восстанавливают функции молочных желез и яичников.
Среди гомеопатических негормональных средств назначаются препараты:
- Мастодинон
- Вобэнзим
- Ременс
- Мулимен
- Мамоклам
Гомеопатия эффективно ликвидирует симптомы заболевания железы, улучшая самочувствие пациента. Действие этих препаратов направлено на восстановление функций половых органов и молочных желез, укрепление иммунной системы.
Не противопоказано местное применение лекарственных средств. Эффективный крем от мастопатии нормализует циркуляцию крови в молочной железе, устраняет застои крови и лимфы, снимает напряжение и отечность груди. Гель Прожестожель блокирует чрезмерную выработку эстрогенов и хорошо устраняет боль в железе. Медикаментозное средство наносят на болезненные участки груди, не смывают. Процедуру осуществляют ежедневно на протяжении трех недель.
Врач также может назначить другую мазь от мастопатии – Мастофит. Её компоненты оказывают противовоспалительное воздействие, ликвидируют отечность и боли в железе.
Народные средства
Не следует исключать помощь народной медицины – в домашних условиях можно использовать различные народные рецепты для лечения молочных желез. Травяной чай от мастопатии или прикладывание к больной груди капустного листа дают заметные положительные результаты. Капуста при мастопатии широко используется для снятия воспаления в груди. Применять ее очень просто – необходимо целый капустный лист отбить слегка молоточком, смазать медом и приложить на всю ночь к больной молочной железе.
К груди также прикладывают натертую красную свеклу, тыкву, морковь, рябину. Сверху массу прикрывают чистой тканью и оставляют компресс на всю ночь. Утром больную грудь смазывают лечебным кремом.
В лечении мастопатии народными средствами используются различные настои и отвары из трав. Применение настойки из перегородок грецкого ореха благоприятно сказывается на состоянии структур молочной железы. В растительное сырье добавляют немного спирта и настаивают смесь 5 дней в темном месте. Настойку принимают по 20 капель трижды в день. Курс лечения – не менее 1 месяца.
Полезны для здоровья железы травяной сбор с боровой маткой, календулой и чистотелом, настойка пиона, корень лопуха, полынь. Эти травы оказывают противовоспалительное действие.

На грудь можно наносить камфорное масло, масло черного тмина, крем-воск, солевые повязки. Эффективное средство – мазь с прополисом и солью. Широко используется в лечении гирудотерапия — присосавшаяся пиявка вспрыскивает в кровь полезные биологически активные вещества, способствующие выздоровлению.
Диета и здоровый образ жизни
В борьбе с заболеванием груди необходимо откорректировать режим и рацион. Правильное питание при мастопатии помогает насытить организм полезными веществами, которые способствуют укреплению иммунной системы и повышению защитных сил.
Для нормализации кровообращения в груди полезно употреблять:
- чай из шиповника
- плоды вишни
- ягоды черной смородины
- черноплодную рябину
В плодах содержатся полезные фитонциды и витамин Р, которые стабилизируют процесс кроветворения и кровоток в железе. Смородина и рябина способствуют улучшению кровообращения в груди и препятствуют образованию застоя лимфы при мастопатии.
Необходимо употреблять пищу, богатую селеном, цинком, йодом. Для этой цели особенно подходят разные морепродукты. В качестве дополнительной помощи можно применять диетические добавки и минеральные комплексы. Полезны любые витамины при мастопатии, которые улучшают питание тканей и регулируют биохимические реакции в организме.
Специалисты рекомендуют есть больше фруктов и овощей, а также зерновые продукты. В них содержатся грубые волокна клетчатки. Томаты, капуста, брокколи, яблоки, цитрусовые, бананы, гранаты должны всегда присутствовать на столе.

Что нельзя есть при мастопатии? Специалисты не рекомендуют жирные сорта говядины и свинины, много углеводных продуктов – их ограничение способствует стабилизации синтеза эстрогенов. Жиры в большом количестве при мастопатии вредны — они отрицательно влияют на производство нужных гормонов. Также следует ограничить себя в поедании сладостей, сдобы, консервов. Грамотно организованная диета при мастопатии поможет стабилизировать гормональный уровень и снизит симптоматику болезни.
Последствия мастопатии
Чем опасна мастопатия, знает не каждая женщина. В запущенном случае удаление разросшегося узла происходит с помощью хирургов. Заболевание может развиваться и перерождаться в рак. На начало онкологического процесса в груди, как правило, указывает обнаружение кальцинатов в молочных железах.
Наиболее опасные последствия:
- В поврежденных участках груди начинается скопление жидкости. В кистах она может гноиться.
- Если гнойная киста в железе лопнет, это может привести к сильному заражению близлежащих тканей.
- Рак молочной железы.
Чтобы избежать рецидива, исключаются баня при мастопатии, загар груди, посещение сауны.
Можно ли забеременеть при мастопатии – вопрос, часто интересующий молодых пациенток. Обычно из-за гормонального дисбаланса зачатие при мастопатии невозможно.
Профилактика развития болезни
Профилактические меры для предотвращения мастопатии сводятся к своевременной терапии гинекологических и эндокринных болезней. Важно соблюдать режим и здоровый образ жизни, с осторожностью употреблять гормональные средства, ответственно подходить к выбору правильного бюстгальтера. Женщинам в любом возрасте следует ежегодно проходить профилактические осмотры у гинеколога и маммолога.